45歲的Michael是設計師,現在每天仍認真的投入工作中,如果不說,一點也看不出她是青光眼患者!雖然當時因為噁心感、以及視野缺損範圍較大去就醫,發現是青光眼,而感到害怕擔心,但是在和醫生討論之後,發現按照醫生的治療,視力會保持穩定,青光眼帶來的傷害可以控制在一定的範圍內,因此,她用積極樂觀的態度去面對,接受青光眼手術之後,持續定期按時回診追蹤,目前的工作、生活一切照舊如常。
青光眼是全球導致眼盲的第二殺手 一但有了青光眼 視神經受損難恢復
青光眼是全球導致眼盲的第二殺手,僅次於白內障,但白內障可透過小切口超音波乳化術合併人工水晶體植入術的治療,恢復視力, 但一旦因青光眼而傷及視神經,即使再積極開刀治療,可能也難以挽回視力,最後導致失明。
在台灣,16.2%失明者是因青光眼而起,男女各半。若以年齡區分,20~39歲年輕人約占 10%,40~59歲中壯年約占25%,年逾60歲則占60%以上。
只是,實際到青光眼科門診就醫的人數,僅占青光眼病患實際人數的17%,換句話說,還有高達25萬以上的青光眼患者並不知道自己已罹病,或是知道罹病卻仍未採取任何醫療行為,就因如此,20%以上青光眼病患初診時,視神經已出現嚴重損壞,增加治療上的困難度。
青光眼的可怕在於大多數患者罹病時並無明顯症狀,當察覺自己視力可能受到影響時,視神經通常已經受損40% 以上。
青光眼常見7 大症狀 4種視力檢查須定期做
青光眼分為急性和慢性兩種。急性青光眼的病人因為眼壓在短時間內急劇升高,會有頭痛、噁心、嘔吐的症狀,並有眼睛結膜充血、視力模糊等現象。
青光眼常見的症狀有:
1.在光源週圍看見光圈、
2.隧道型視覺(視野變窄)、
3.紅眼、
4.眼睛看起來混濁、
5.噁心或嘔吐、
6.眼睛疼痛、
7.突然的眼睛疼痛伴隨噁心或嘔吐,可能警示眼壓嚴重升高,發生這些症狀應立即就醫。
通常令人擔憂的是,青光眼屬於不可逆性的疾病,任何手術或藥物治療,都無法恢復已受損的視神經,頂多只能讓病情不繼續惡化下去而已;根據統計,10%青光眼患者即使接受各項積極性的治療,還是無法避免病情惡化。
視野如何被偷走? 「睜一隻眼閉一隻眼」,可自我檢測
因為青光眼的視野缺損,是在不知不覺中進行的,所以除了最基礎的視力、眼壓檢測外,還包括眼底鏡檢查及視野檢查。經檢查疑似青光眼患者,則應每3個月定期回診一次;父母等直系血親有人罹患青光眼的人,罹患青光眼的機率是一般人的9∼13 倍,這些人年滿18歲後,更應主動接受受檢查。
常見到青光眼或是視網膜剝離的病人,視力缺損已相當嚴重才驚覺而前往就診,但是這些人並非不愛惜自己的雙眼,而是因為雙眼功能可互相支援,所以往往必須遮蔽健康眼,或是當病灶發生在慣用眼時,症狀才會明顯,許多人也因此而忽略、甚至延誤診治。
人的雙眼平常是「同時」看向同一目標,雙眼形成的影像會在腦內產生融像的作用,所以當一隻眼睛的視野缺損,可以被另一正常眼的視野填補,我們就不太容易感覺出眼睛的視野缺損。又,一眼視野的標準範圍90度+45度。雙眼中間重疊的部分正好90度,如果缺損在鼻樑,很容易因互補而沒有發現。
所以,為了能確保及早發現視力異狀,建議平時可以遮住單眼,用「睜一隻眼、閉一隻眼」的方式來做自我檢測,以瞭解雙眼的視力狀況。
自我檢測的方式很簡單: 早上醒來時(晚上睡覺的時候也可以),看向天花板,兩隻眼睛交互閉眼看,比較兩眼的視野範圍是否有差異,如果感覺雙眼的明亮、聚焦度不同,某個部位模糊又變暗,也許就出了狀況。
也可看向天花板直線線條是否扭曲中斷,測試是否有早期的黃斑部病變。
或者,也可以使用阿姆斯勒方格表 (Amsler grid) (出處連結),用「睜一隻眼閉一隻眼」的方式來檢測,看到這張圖片的時候,有沒有陰暗處、模糊的地方,來判斷有沒有視野的缺損。
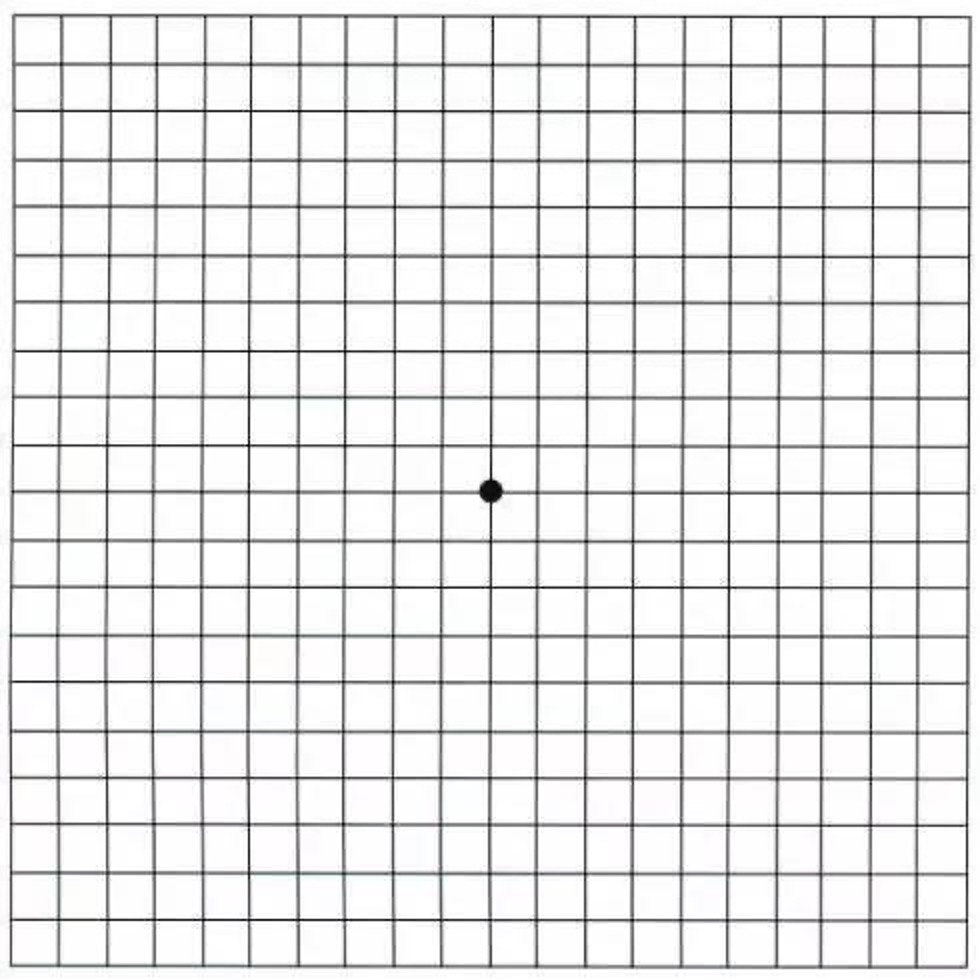
重要提醒:
「睜一隻眼丶閉一隻眼,自我檢查,及早發現」,白天或晚上三不五時做遮眼動作,可以及早發現自己視野是否有缺損或視力異常。若發現左右眼視野出現任何異常,請及早至眼科檢查,並遵醫囑定期治療追蹤。
青光眼患者請每半年丶一年定期追蹤視神經丶視野檢查。
早期、中度青光眼的患者,最常見的症狀是「需要更多的光線才看的清楚」和「有點模糊的視力」,
晚期的青光眼患者則是會感到「好像通過不乾淨的眼鏡看東西,或是看不到某一側的物體,以及分辨不出顏色」。
然而,確診兩眼青光眼合併中度視野缺損的病人中,有四分之一竟然回覆沒有任何自覺症狀。
醫學名詞的「視野缺損」,從眼中看出去是什麼感覺?
眼睛健康相關的文章報導、眼科醫師…等等常說 : 你的視野已經缺損超過一半……
若搞不清狀況,從不知不覺到後知後覺,自己視力範圍就這被偷走。風景照中像是左右眼的二個「洞」,像極了視野圖,中心視力可能依舊清晰,但是行動已會出現障礙了。
關於視野缺損
以下是青光眼患者們形容缺損的感覺,把醫學名詞變成白話文。
1. 視野(VF)就是可清晰看見的視力範圍,正常人雙眼範圍在180度左右的視覺感受度,大約雙手平伸的範圍。
2. 兩眼一起看有互補作用,如果遮住一隻眼睛,用單眼看「上下左右」較容易發現哪裡有一塊模糊、起霧狀或變黑,尤其夜間視覺燈光較暗的時候。
3. 視野縮小剩下中心視力,雖然有正常0.8或1.0,但是距離感、立體感變為遲鈍,下樓梯到平面的3-5階梯,很容易跌到。
4. 眼睛某些部位,感覺朦朧感、偏暗,黑影也不會移動,晚上燈火通明同樣看不清楚,有可能是缺損的位置。
5. 中心視力被遮蔽形成一個黑影,剛好有缺損點(比如黃斑部病變),生活不便容易立即查覺。若缺損在四周一圈常年受疏忽,很容易延誤就診。
6. 病友形容的上弦月、下弦月、ㄈ字型缺損,其實不透過視野檢查經常是後知後覺才發現,而且配眼鏡也無法矯正。
7. 檢驗報告的連續比較,每半年做一次視野圖比較,關鍵數字 VFI%,即可知道病況進展到初期、中期或末期。
8. 看懂視野報告MD負多少db?這是明亮對比的平均偏差值,也就視野檢查左、右眼抓光點,眼睛對光感明暗度的反應。負數越多,表示退化變多。
(以上說明,摘自青光眼協會)
3步驟自我檢測眼球硬度,有助粗略判斷眼壓是否過高
因為眼壓不像是血壓一樣,可以透過血壓計在居家中自我檢測,我們應該怎麼確認自己有沒有眼壓過高的問題呢?通常可以通過自己觸摸眼球的軟硬程度,來發現眼壓是否過高:
首先閉上眼睛,用食指輕輕觸碰眼球:
1.如果眼球軟硬度和嘴唇一樣,表示眼壓正常。
2.如果眼球軟硬度跟鼻尖一樣硬,代表眼壓已經升高了。
3.如果跟額骨一樣硬,代表眼壓已經很高了。
透過這種自測法,可以粗略判別眼壓是否升高。但最重要的是,以上方法只是初步的檢測方式,如果民眾測試後,發現自身眼球有上述異常,還是要尋求專業眼科醫師協助,透過儀器進行更精細的檢測,加以判斷較有保障。
青光眼日漸年輕化 日常應注意這3點
現在3C產品相當普及,也造成青光眼開始有年輕化的趨勢,不只是二、三十歲的年輕人,在眼科單位的醫師說,看過最年輕的青光眼患者年僅7歲,就是因為滑手機所造成。
● 戒掉傷眼壞習慣:
別在車上、床上用3C產品,也建議不要用手機玩遊戲。
● 減少升高眼壓的因素:
不抽菸,睡眠充足不熬夜。多攝取含豐富抗氧化劑的蔬菜水果,必要時可每天補充一顆500微毫克(mcg)的維生素B12。
長時間看近物也會造成眼壓升高,並且眼壓有累積性,像是長時間使用手機不休息,恐怕就會讓眼壓飆高,增加罹患青光眼的風險。
使用手機、電腦應該每隔30分鐘左右就休息,望遠看六公尺以外的地方,讓眼睛放鬆。
● 眼部防曬:
避免在早上10點到下午3點,陽光正強的時候外出活動,或戴上帽緣大的帽子及太陽眼鏡,顏色以灰色、棕色鏡片為佳。
◎青光眼高危險群自我檢視
˙40歲以上。
˙有青光眼家族病史、青光眼視神經傷害。
˙高眼壓,如虹彩炎。
˙有心血管疾病,尤其是血壓過低的人。
˙夜間視力變差、夜間看燈光會出現虹暈現象。
˙沒有明顯原因,但視力短期內越變越糟。
˙有偏頭痛、手腳冰冷且血壓偏低者。
˙本身是新陳代謝症候群的人(高血壓、糖尿病、高血脂)。
˙高度近視患者(近視度數600度以上)。
˙遠視眼患者合併白內障。
˙經常使用類固醇或精神科用藥的病患。
˙1年以上沒有接受眼睛健康檢查者。
˙眼睛容易常常腫脹疼痛。
˙眼睛看日光燈會出現七彩光暈。
特別是最後兩項,若有出現,記得去眼科檢查。
如果以上14點,有超過半數以上都有的話,記得,看完文章後就請安排一趟眼科檢查!
資料來源:

-1.png)
